A- Au niveau du donneur
1. La pénurie d'organes
En France, 95% des greffons proviennent de personnes en état de mort encéphalique* ( c'est à dire que le cerveau est mort mais que les autres organes, notamment le coeur et les poumons, fonctionnent ). Ces états sont le plus souvent consécutifs à des accidents vasculaires cérébraux ou des traumatismes crâniens. Cela représente moins de 1% des personnes qui meurent à l'hôpital.
Les 5% restant proviennent de personnes vivantes (« donneur vivant ») . Les organes habituellement concernés sont le rein, le lobe d'un poumon ou bien un lobe de foie. Il s'agit le plus souvent du père, de la mère, mais depuis la loi du 6 août 2004 sur les dons d'organes à « donneur vivant », peuvent également être acceptés les fils, filles, frère, soeur, conjoint(e), oncle, tante, cousin(e) germain(e). Ces demandes doivent recevoir l'accord d 'un comité d'expert, afin de s'assurer que la personne est bien informée et son consentement « libre et éclairé ».
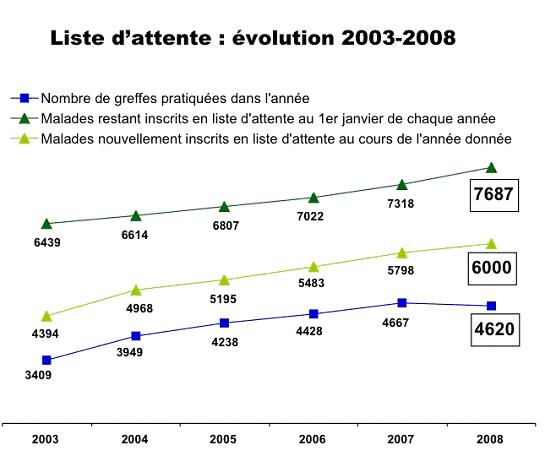
En 2008, 4620
greffes (tous organes confondus) ont été effectuées. Ce chiffre peut paraître assez important au premier abord. Mais cela est peu, en comparaison avec les 7692 personnes en attente de greffe cette année-là, et aux 218 patients qui sont décédés, faute de greffon.
Cette pénurie d'organe semble avoir une double cause : d'une part l' augmentation importante du nombres de demande de greffes (+44% en 8 ans)
et d'autre part, le refus, ou plutôt la difficulté à prendre une décision, des familles à faire prélever leur proche (voir « Les limites éthiques »)
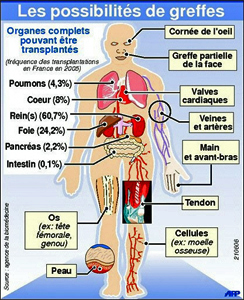
2. Les organes et tissus transplantables
De nos jours certaines transplantations, comme celle du cerveau ou du globe ocu
laire en entier révèle encore de la science fiction. Il n'en reste pas moins que nombre d'organes sont transplantables. Les poumons (4% des transplantations), le coeur (8%), le foie (24 %) sont transplantés afin de redonner « vie » au patient. La greffe de rein (60 % des transplantations) redonne à celui-ci son autonomie en lui évitant les séances de dialyse (4 heures) plusieurs fois par semaine. La greffe de pancréas ou d'intestin grêle est plus rare.
A côté de ces organes, sont aussi greffés des tissus, comme la cornée, la peau, les valves cardiaques certaines artères et enfin des os.
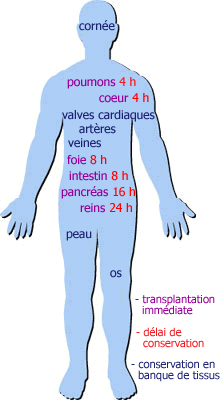
3. Le temps de conservation des organes
L'une des difficultés de la greffe est le temps de conservation des organes. En effet, à 37°C, un organe sans vascularisation s'abîme rapidement. L'équipe chirurgicale ne dispose donc que de quelques heures entre le moment où l'organe est extrait du donneur et sa ré-implantation chez le receveur. L'opération est minutée et ne doit pas durer trop longtemps (temps variable selon l'organe) sinon l'organe est irrécupérable. Les distances entre le donneur et le receveur sont parfois telles que l'on fait appel à des moyens de transport rapides (transport sanitaire en hélicoptère voire en avion). Ensuite, l'organe est maintenu en hypothermie ( 4°C) dans une glacière hermétique, ce qui diminue ses besoins énergétiques et prolonge donc sa survie. Cette opération ne stoppe pas totalement le métabolisme cellulaire mais le freine notablement. Selon les organes, on détermine un temps maximum de conservation de quatre à six heures pour un coeur ou un poumon, de huit à douze heures pour un foie et vingt quatre à quarante huit heures pour un rein et de huit à dix heures pour le pancréas et l'intestin.
Donc, pour optimiser la réussite d'une greffe, il faut que le temps entre le prélèvement sur le donneur et l'opération sur le receveur soit rigoureusement respecté et ne dépasse pas le délai imposé. Une fois ce temps écoulé, il serait plus qu'aléatoire que le greffon soit viable.
4. Les maladies potentiellement transmissibles
Si une greffe est remarquable du point de vue du résultat, si les problèmes immunologiques (rejet, tolèrance) ont trouvé des solutions partielles, des problèmes de sécurité demeurent. En effet, à la suite d'une greffe, il reste possible qu'une maladie contagieuse (par voie sanguine) présente dans l'organisme du donneur, soit transmise au receveur. Ces maladies sont transmissibles uniquement par le biais d'une greffe d'organes vascularisés comme le foie, le coeur, les reins, le pancréas, l'intestin. Il y a donc moins de risques pour les greffes de cornée (tissu non vascularisé).
Ce sont le plus souvent des pathologies infectieuses virales (VIH, hépatites virales, principalement). Ces transmissions « accidentelles » ont parfois engendré la mort du patient greffé. Dans tous les cas, le médecin s'attachera à définir de manière précise les antécédents médicaux et chirurgicaux du donneur et réalisera avant le prélèvement les examens sérologiques nécessaires. Il est à noter que l'absence de recherche, notamment du VIH, ne oppose pas actuellement à une greffe pour les organes vitaux. L'important est donc avant tout d'apprécier le rapport bénéfice (de la greffe)/risque.
5. L'âge du donneur
La suite : B) Limites au niveau du receveur